- 1. Beban Global Kanser Serviks dan Cabaran Saringan
Kanser serviks kekal sebagai cabaran kesihatan awam global yang utama, walaupun sebahagian besarnya boleh dicegah melalui saringan yang berkesan dan intervensi awal. Menurut Pertubuhan Kesihatan Sedunia (WHO), dianggarkan 662,000 kes baharu dan 349,000 kematian berlaku di seluruh dunia pada tahun 2022, menjadikannya kanser keempat paling biasa dan penyebab utama keempat kematian berkaitan kanser dalam kalangan wanita. Beban penyakit tertumpu secara tidak seimbang di negara berpendapatan rendah dan sederhana (LMIC), di mana kadar kejadian dan kematian jauh lebih tinggi berbanding di persekitaran berpendapatan tinggi. Ini terutamanya disebabkan oleh kekurangan program saringan berkualiti tinggi dan pengesanan serta rawatan lesi prakanser yang cekap, yang diburukkan lagi oleh:
-Infrastruktur saringan yang tiada atau lemahKekurangan perkhidmatan saringan yang boleh diakses dan berkualiti terjamin.
-Kekangan sumberInfrastruktur makmal yang terhad, logistik rantaian sejuk dan elektrik yang boleh dipercayai.
-Kekurangan tenaga kerjaKekurangan kakitangan makmal dan klinikal yang terlatih.
-Kelewatan dan kehilangan susulan: Masa jeda antara pengumpulan sampel dan ketersediaan keputusan, yang membawa kepada kelewatan dalam pengurusan klinikal atau pesakit hilang untuk susulan[1].
2. Etiologi dan Asas Molekul Karsinogenesis Serviks
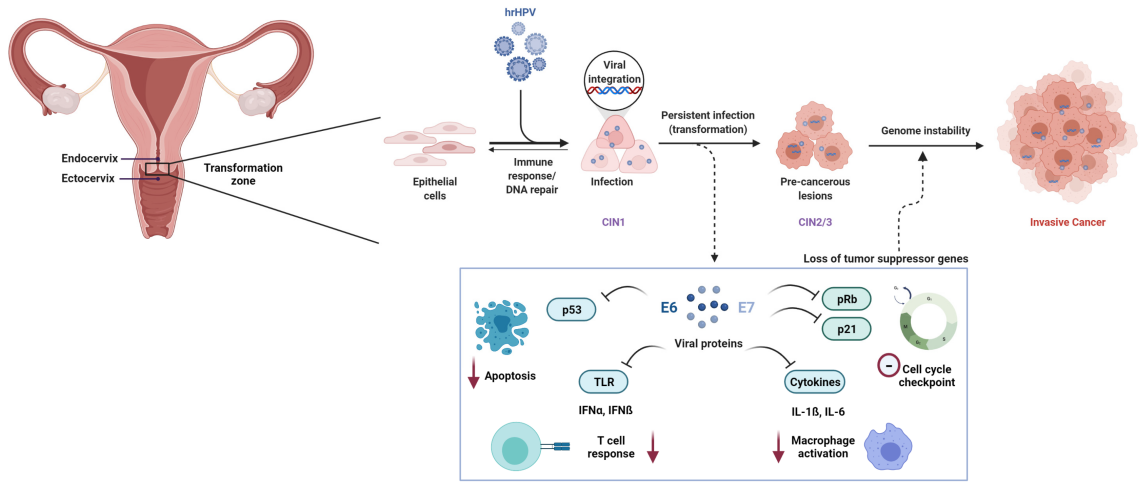
Jangkitan berterusan dengan papillomavirus manusia berisiko tinggi (HR-HPV) merupakan punca penting kanser serviks. Antara lebih 200 genotip HPV yang dikenal pasti, sekurang-kurangnya12 jenistelah dikelaskan sebagai karsinogenik (Kumpulan 1) oleh Agensi Antarabangsa untuk Penyelidikan Kanser (IARC).

Pada peringkat molekul, karsinogenesis yang dimediasi HPV terutamanya didorong oleh onkoprotein virus E6 dan E7. E6 menggalakkan degradasi protein penekan tumor p53, manakala E7 menyahaktifkan protein retinoblastoma (Rb) secara berfungsi, mengakibatkan disregulasi kitaran sel dan transformasi malignan.
3.Strategi Saringan yang Disyorkan oleh WHO
Pertubuhan Kesihatan Sedunia mengesyorkan ujian asid nukleik HPV (NAT) sebagai kaedah saringan utama pilihan untuk pencegahan kanser serviks.
Populasi umum:NAT berasaskan DNA atau mRNA HPV
Wanita yang hidup dengan HIV:NAT berasaskan DNA HPV
Selang pemeriksaan:
Wanita berumur 30–65 tahun: Setiap 5–10 tahun
Wanita yang hidup dengan HIV: Setiap 3–5 tahun
Berbanding dengan kaedah berasaskan sitologi, ujian HPV menunjukkankepekaan yang lebih tinggidan menyediakannilai ramalan negatif yang unggul, membolehkan selang saringan yang lebih panjang dan lebih berkesan kos.
4.Profil Produk Sasaran WHO untuk Ujian Saringan HPV
WHO telah membangunkan satuProfil Produk Sasaran (TPP)untuk ujian saringan HPV yang bertujuan untuk digunakan dalam tetapan terdesentralisasi dan terhad sumber.[1]
Ciri-ciri utama termasuk:
- Keserasian dengan spesimen yang dikumpulkan sendiri
- Pengesanan pelbagai genotip HPV berisiko tinggi (≥12 jenis)
- Operasi oleh kakitangan yang tidak terlatih di makmal
- Keputusan tersedia dalam satu pertemuan klinikal
Kriteria ini menyokong ujian di tempat penjagaan dan strategi "saringan dan rawat".
5.Platform Pengesanan HPV Berisiko Tinggi Automatik Sepenuhnya
Sistem AIO800 Macro & Micro-Test menyediakanaliran kerja Sampel-ke-Jawab yang automatik sepenuhnyamengintegrasikan pengekstrakan, amplifikasi dan pengesanan asid nukleik selaras dengan strategi saringan yang disyorkan oleh WHO.

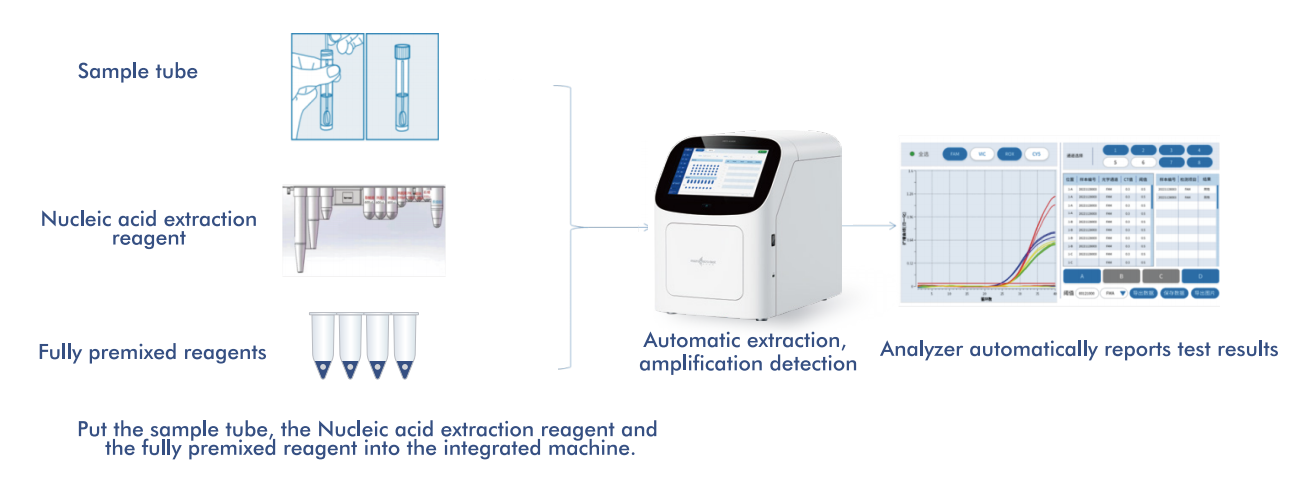
5.1 Aliran Kerja Sampel-ke-Jawapan Automatik
Platform ini mengintegrasikan pengekstrakan, penguatan dan pengesanan asid nukleik ke dalam sistem tertutup tunggal, yang memerlukan campur tangan pengendali yang minimum. Reka bentuk ini:
- -Mengurangkan kebergantungan kepada kakitangan makmal khusus
- -Meminimumkan kebolehubahan proses dan risiko pencemaran
- -Membolehkan penggunaan dalam tetapan penjagaan kesihatan yang terdesentralisasi
Pada masa yang sama, kapasiti daya pemprosesannya menyokong aplikasi di makmal berpusat, memudahkan program saringan berskala besar.
5.2 Liputan Genotip Luas
Sistem ini mengesan 14 jenis HPV berisiko tinggi, termasuk semua 12 jenis karsinogenik yang dikelaskan oleh IARC (HPV16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, dan 59), serta HPV66 dan HPV68.
Yang penting, ia menyediakangenotip khusus jeniskeputusan, membolehkan stratifikasi risiko dan pengurusan klinikal yang lebih tepat.
5.3 Kepekaan Analitikal dan Implikasi Klinikal
Dengan had pengesanan 300 salinan/mL, sistem ini mampu mengenal pasti jangkitan HPV tahap rendah yang menyumbang kepada:
- -Pengesanan awal jangkitan yang berkaitan secara klinikal
- -Nilai ramalan negatif yang dipertingkatkan
- -Sokongan untuk selang masa pemeriksaan yang dilanjutkan
5.4 Sokongan untuk Pensampelan Kendiri
Platform ini serasi dengan kedua-duanyasampel swab serviks dan spesimen air kencing yang diambil sendirisejajar dengan cadangan WHO untuk menangani halangan utama terhadap pengambilan saringan, termasuk:
- -Akses terhad ke kemudahan penjagaan kesihatan
- -Kekangan sosiobudaya
Masa siaran: 27 Mac 2026
