24 Mac 2026 menandakan Hari Tuberkulosis Sedunia ke-31. Pertubuhan Kesihatan Sedunia (WHO) telah mengumumkan tema global tahun ini sebagai"Ya! Kita boleh tamatkan TB!", menekankan bahawa kepimpinan kerajaan yang kukuh, komitmen politik yang berterusan dan tindakan pelbagai sektor yang terselaras adalah penting untuk menamatkan wabak tuberkulosis (TB).

Kemajuan Global dan Cabaran yang Masih Ada
Menurut Laporan Tuberkulosis Global 2025, kawalan TB global mencapai satu pencapaian penting pada tahun 2024, dengan kedua-duanyainsiden dan mortaliti menurunbuat pertama kalinya sejak pandemik COVID-19.
Anggaran10.7 juta orangmenghidap TB pada tahun 2024, termasuk 54% lelaki, 35% perempuan, dan 11% kanak-kanak dan remaja. Antara kes-kes ini, kira-kira619,000 (5.8%)dijangkiti bersama HIV, dan390,000 (3.6%)adalah TB tahan pelbagai ubat atau tahan rifampisin (MDR/RR-TB).
TB menyebabkan kira-kira1.23 juta kematianpada tahun 2024, kekal sebagai penyebab utama kematian berjangkit di seluruh dunia, mengatasi COVID-19. Berikutan peningkatan selama tiga tahun antara 2021 dan 2023, kejadian TB global menurun hampir 2% pada tahun 2024, mencerminkan pemulihan perkhidmatan TB secara beransur-ansur.[1]
Secara geografi,67% daripada kestertumpu di lapan buah negara: India, Indonesia, Filipina, China, Pakistan, Nigeria, Republik Demokratik Congo, dan Bangladesh.
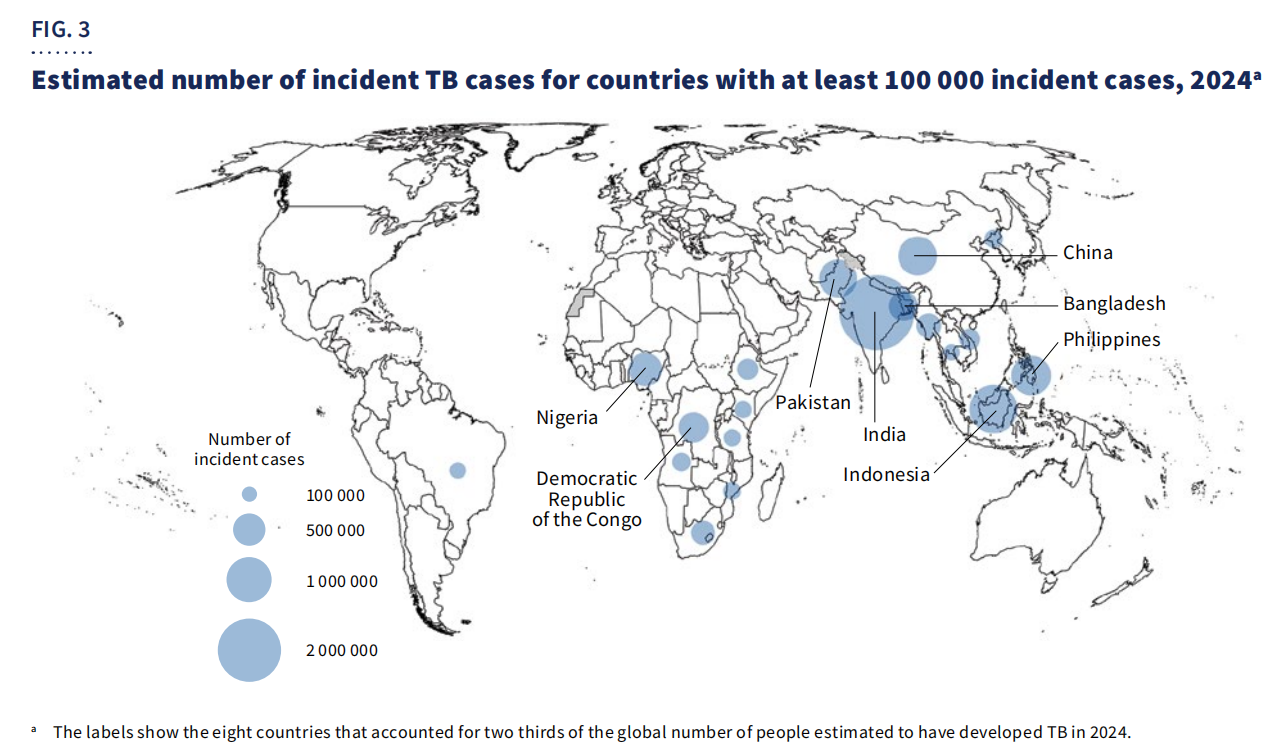
Walaupun terdapat kemajuan, TB kekal sebagai punca utama kematian dalam kalangan penghidap HIV dan penyumbang utama kepada kematian yang berkaitan dengan rintangan antimikrob. Pembiayaan global terus berkurangan, dengan hanyaAS$5.9 biliontersedia pada tahun 2024—jauh di bawahSasaran tahunan AS$22 bilionditetapkan untuk tahun 2027.
Angka-angka ini menonjolkan keperluan mendesak untuk memperkukuh program kawalan TB di seluruh dunia, dengan tumpuan kepada memperluas akses kepada diagnostik, meningkatkan hasil rawatan dan menangani penentu sosial yang mendorong penularan TB. TB terus memerlukan kerjasama antarabangsa yang mantap dan komitmen politik untuk memenuhi matlamat Strategi Akhir TB
Mycobacterium tuberculosis: Patogenesis dan Klasifikasi
Mycobacterium tuberculosis (MTB/M. tuberculosis) ialah patogen utama dan paling biasa yang bertanggungjawab untuk tuberkulosis (TB). Ia boleh memasuki tubuh manusia melalui saluran pernafasan, saluran penghadaman, atau kulit dan membran mukus yang rosak, menjangkiti pelbagai organ dan menyebabkan pelbagai bentuk TB. TB pulmonari, terutamanya yang berjangkit melalui titisan, menyumbang lebih daripada 80% kes TB. Simptom biasa termasuk batuk, penghasilan kahak, dan hemoptisis. Selepas jangkitan di paru-paru, bakteria boleh merebak melalui aliran darah ke pelbagai sistem, berpotensi membawa kepada TB rangka, kencing, atau gastrousus.[2]
MTB adalah sebahagian daripada genus Mycobacterium, yang merangkumi:
- Kompleks Mycobacterium tuberculosis (MTBC): Terdiri daripada M. tuberculosis, M. bovis, M. africanum, M. canettii, dan M. microti, antara lain. Walaupun M. tuberculosis merupakan penyebab utama TB, M. bovis dan M. africanum juga boleh menyebabkan penyakit ini.
- Mikobakteria bukan tuberkulosis (NTM).
- Mycobacterium leprae, penyebab penyakit kusta.
Pendekatan Diagnostik Makmal
Diagnosis yang tepat dan tepat pada masanya adalah penting untuk kawalan TB yang berkesan. Pertubuhan Kesihatan Sedunia menekankan bahawaTeknologi diagnostik molekul yang pesat telah mengubah pengesanan TB secara asasnya dengan membolehkan pengenalpastian patogen yang sangat sensitif dan spesifik di samping mengesan rintangan ubat secara serentak.[1].
- Mikroskopi dan Kulture: Kultur kekal sebagai standard emas untuk diagnosis TB, kerana ia membolehkan pengenalpastian muktamad organisma yang berdaya maju dan menyokong ujian kerentanan ubat dan analisis genomik. Walau bagaimanapun, disebabkan oleh kadar pertumbuhan Mycobacterium tuberculosis yang perlahan, keputusan biasanya memerlukan 2–8 minggu, mengehadkan kegunaan klinikalnya dalam membuat keputusan segera.
-Ujian Imunologi: Kaedah imunologi, termasuk ujian kulit tuberkulin (TST) dan ujian pelepasan interferon-gamma (IGRA), mengesan tindak balas imun perumah terhadap jangkitan TB. Walaupun berguna untuk mengenal pasti jangkitan laten, ujian ini tidak dapat membezakan dengan andal antara jangkitan aktif dan terdahulu dan oleh itu mempunyai kekhususan diagnostik yang terhad dalam tetapan beban tinggi.
-Diagnostik Molekul (NAAT): Ujian berasaskan DNA seperti amplifikasi asid nukleik (NAAT) disyorkan kerana kepekaan dan kekhususannya yang tinggi.
-Penjujukan Generasi Akan Datang yang Disasarkan (tNGS): Teknologi penjujukan yang disasarkan menyediakan pengenalpastian resolusi tinggi bagi mutasi berkaitan rintangan. Garis panduan WHO mengesyorkan tNGS sebagai alat canggih untuk pengesanan rintangan ubat pasca diagnosis, yang menyokong strategi rawatan ketepatan [3].
-Penjujukan Generasi Seterusnya Metagenomik (mNGS): Penjujukan metagenomik membolehkan pengesanan tanpa berat sebelah pelbagai patogen tanpa pemilihan sasaran terlebih dahulu. Pendekatan ini amat berharga dalam senario klinikal yang kompleks atau tidak jelas, termasuk jangkitan campuran dan pesakit imunokompromi, di mana diagnostik konvensional mungkin tidak mencukupi.
WHO seterusnya menekankan bahawa pengesahan mikrobiologi adalah penting untuk memulakan terapi yang sesuai dan meningkatkan hasil pesakit, sekali gus mengukuhkan kepentingan mengintegrasikan diagnostik molekul lanjutan ke dalam program kawalan TB [1].
Penyelesaian Diagnostik Molekul Komprehensif daripada Makro & Mikro-Ujian
1.Pengesanan PCR Multipleks untuk TB dan Rintangan UbatTB
| Kod Produk | Nama Produk | Pensijilan |
| HWTS-RT001 | Kit Pengesanan DNA Mycobacterium Tuberculosis (PCR Pendarfluor) | CE |
| HWTS-RT137 | Kit Pengesanan Mutasi Rintangan Isoniazid Mycobacterium Tuberculosis (Kurva Lebur) | CE |
| HWTS-RT074 | Kit Pengesanan Rintangan Asid Nukleik dan Rifampisin Mycobacterium Tuberculosis (Kurva Lebur) | CE |
| HWTS-RT102 | Kit Pengesanan Asid Nukleik berdasarkan Amplifikasi Isoterma Prob Enzimatik (EPIA) untuk Mycobacterium tuberculosis | CE |
| HWTS-RT144 | Kit Pengesanan Asid Nukleik Kompleks Mycobacterium Tuberculosis Kering Beku (Penguatan Isoterma Probe Enzimatik) | CE |
| HWTS-RT105 | Kit Pengesanan DNA Mycobacterium Tuberculosis kering beku (PCR Pendarfluor) | CE |
| HWTS-RT147 | Kit Pengesanan Rintangan Isoniazid dan Asid Nukleik Mycobacterium Tuberculosis (Kurva Lebur) | CE |
Apabila terdapat syak wasangka klinikal yang kuat terhadap tuberkulosis (TB),HWTS-RT147Ujian ini disyorkan untuk pengesanan kualitatif jangkitan MTB dan tuberkulosis tahan pelbagai ubat (MDR-TB). Ujian ini mengenal pasti mutasi dalamgen rpoB, yang membawa kepada rintangan rifampisin (RIF), dan mutasi dalamgen katG dan InhA, yang dikaitkan dengan rintangan isoniazid (INH). Ia menyediakan ujian sekali sahaja yang cekap untuk kedua-dua MTB dan MDR-TB, menggabungkan kawalan kualiti dalaman untuk meminimumkan keputusan negatif palsu, memastikan keputusan yang cepat dan tepat.
2.Penjujukan Sasaran PTNseq untuk Patogen Pernafasan dan Pemprofilan Rintangan
| Kod Produk | Nama Produk | Spesifikasi. |
| HWKF-TS0001 | Kit Pengayaan Gen Patogen Jangkitan Aliran Darah PTNseq | 24 ujian/kit |
| HWKF-TS0002 | Kit Pengayaan Gen Mikroorganisma Patogenik Jangkitan Sistem Saraf Pusat PTNseq | 24 ujian/kit |
| HWKF-TS0003 | Kit Pengayaan Gen Patogen Jangkitan Pernafasan PTNseq | 24 ujian/kit |
| HWKF-AT0003 | Kit Pembinaan Perpustakaan Pengayaan Automatik Mikroorganisma Patogenik Jangkitan Pernafasan PTNseq (ONT) | 24 ujian/kit |
| HWKF-TS0004 | Kit Pengayaan Gen Patogen Berjangkit Spektrum Luas PTNseq | 24 ujian/kit |
| HWKF-TS0005 | Kit Pengayaan Gen Mikroorganisma Patogenik Berjangkit Spektrum Ultra Luas PTNseq | 24 ujian/kit |
| HWKF-TS0151 | Kit Penaipan Mycobacterium dan Pengayaan Gen Rintangan Ubat (Kaedah Amplifikasi Berbilang) | 24 ujian/kit |
Dalam kes jangkitan pernafasan campuran (termasuk jangkitan saluran pernafasan atas dan bawah, tuberkulosis dan penyakit pernafasan kronik), atau apabila analisis gen rintangan ubat diperlukan (contohnya, disyaki tuberkulosis tahan ubat),Siri PTNseq pengesanan gen daya pemprosesan tinggi yang disasarkanboleh digunakan. Berdasarkan teknologi penjujukan sasaran yang canggih, PTNseq menggunakan PCR ultra-multipleks untuk memperkayakan jujukan sasaran tertentu, digabungkan dengan penjujukan daya pemprosesan tinggi dan teknologi nanopore generasi ketiga untuk pengenalpastian patogen yang komprehensif dan pemprofilan rintangan ubat.
Sistem ini menggunakan primer berpaten dan berkekhususan tinggi untuk amplifikasi ultra-multipleks gen sasaran. Disokong oleh pangkalan data proprietari dan algoritma bioinformatik pintar, ia menyediakan pengenalpastian patogen yang tepat berserta analisis gen rintangan ubat dan virulensi. Pengayaan yang disasarkan mengurangkan gangguan daripada DNA perumah, meningkatkan kepekaan dalam sampel dengan latar belakang manusia yang tinggi dan membolehkan pengesanan sasaran yang sukar seperti yang berkesan.Mycobacterium tuberculosis, kulat, bakteria intraselular, virus RNA dan gen rintangan atau virulensi.
PTNseq mencapai had pengesananserendah 100 salinan/mLdan meliputi175 patogen pernafasan biasa, termasuk 76 bakteria, 73 virus, 19 kulat, 7 mikoplasma, sertaKlamidia, Rickettsia, dan 54 gen rintangan ubatPanel itu merangkumiMycobacterium tuberculosismikobakteria bukan tuberkulosis yang kompleks dan utama.
Siri PTNseq menggabungkan sensitiviti tinggi dengan keberkesanan kos, meningkatkan kadar pengesanan patogen dan menyokong terapi antimikrob individu sambil membantu mengurangkan rintangan antimikrob. Disepadukan dengan sistem penyediaan pustaka penjujukan gen automatik sepenuhnya (AIOS), ia menyediakan penyelesaian di hospital yang diperkemas dengan masa pemulihan sepantas 6.5 jam dari sampel hingga keputusan.

3. Penjujukan Metagenomik untuk Pengesanan Patogen Spektrum Luas
| Kod Produk | Nama Produk | Spesifikasi. |
| HWKF-MN0011 | Kit Pengesanan Patogen Metagenomik(DNA-Illumina) | 24 ujian/kit |
| HWKF-MN0018 | Kit Pengesanan Patogen Metagenomik(DNA-MGI) | 24 ujian/kit |
| HWKF-MN0021 | Kit Pengesanan Patogen Metagenomik(DNA-ONT) | 24 ujian/kit |
| HWKF-MN0012 | Kit Pengesanan Patogen Metagenomik(RNA-Illumina) | 24 ujian/kit |
| HWKF-MN0019 | Kit Pengesanan Patogen Metagenomik(RNA-MGI) | 24 ujian/kit |
| HWKF-MN0022 | Kit Pengesanan Patogen Metagenomik(RNA-ONT) | 24 ujian/kit |
| HWKF-MN0013 | Kit Pengesanan Patogen Metagenomik(DNA+RNA-Illumina) | 24 ujian/kit |
| HWKF-AYM0013 | Kit Pembinaan Perpustakaan Automatik Pengesanan Patogen Metagenomik (DNA+RNA-Illumina) | 24 ujian/kit |
| HWKF-MN0020 | Kit Pengesanan Patogen Metagenomik(DNA+RNA-MGI) | 24 ujian/kit |
| HWKF-MN0023 | Kit Pengesanan Patogen Metagenomik(DNA+RNA-ONT) | 24 ujian/kit |
Apabila diagnosis klinikal tidak jelas,Pengesanan gen daya pemprosesan tinggi patogen mNGSboleh dilakukan pada pelbagai sampel daripada pesakit, termasuk cecair lavaj bronkoalveolar, sputum, swab tekak, darah, efusi pleura, nanah dan sampel tisu. Pendekatan ini menggunakan teknologi penjujukan metagenomik, di mana sampel yang berbeza menjalani pra-rawatan yang disasarkan diikuti dengan pengekstrakan asid nukleik menggunakan manik kaca dan enzim pencernaan dinding, meningkatkan kecekapan pengekstrakan. Penjujukan disesuaikan dengan pelbagai platform, memastikan jumlah data yang tinggi untuk kepekaan mNGS yang lebih baik dan integriti pemasangan. Data dianalisis menggunakan pangkalan data yang dibina sendiri dan algoritma pintar untuk mengesanlebih 20,000 patogen, termasuk bakteria, kulat, virus dan parasit, memberikan maklumat tentang mikroorganisma patogen yang disyaki. Kaedah ini sesuai untuk pesakit yang sukar didiagnosis, sakit tenat atau imunokompromi, termasuk pengenalpastianMTBkompleksdanNTM, serta jangkitan campuran. Ia meningkatkan kadar pengesanan patogen dengan ketara dan membantu membimbing penggunaan antibiotik yang disasarkan secara klinikal, membolehkan diagnosis jangkitan yang tepat.
Kesimpulan
Walaupun kemajuan yang besar telah dicapai, tuberkulosis kekal sebagai cabaran kesihatan global yang utama, terutamanya dalam konteks rintangan ubat, jurang pembiayaan, dan akses yang tidak sama rata kepada diagnostik.
WHO menekankan bahawa peningkatan akses kepada diagnostik molekul pantas dan teknologi penjujukan canggih adalah penting untuk mencapai matlamat Strategi Akhir TB. Dengan inovasi, pelaburan dan kerjasama global yang berterusan, menghapuskan TB bukan lagi satu aspirasi, tetapi satu objektif yang boleh dicapai.
Rujukan:
- Pertubuhan Kesihatan Sedunia. Laporan Tuberkulosis Global 2024/2025: Ujian dan Rawatan Diagnostik.
- Pertubuhan Kesihatan Sedunia. Manual WHO untuk Pemilihan Ujian Diagnostik Pantas Molekul yang Disyorkan oleh WHO untuk Pengesanan Tuberkulosis dan Tuberkulosis Tahan Ubat.
- Pertubuhan Kesihatan Sedunia. Garis Panduan Gabungan WHO mengenai Tuberkulosis: Modul 3 – Diagnosis (Kemas Kini 2024).
Masa siaran: 24 Mac 2026
